醫療保健行業運作於一組獨特的動態環境中,與傳統零售或製造業領域顯著不同。高風險、複雜的監管框架以及公共與私人支付方的混合,創造了一個戰略定位至關重要的環境。應用邁克爾·波特的五力模型框架,為理解該領域內的競爭激烈程度與盈利潛力提供了一種結構化的方法。本指南探討了每一股力量在醫療保健領域中的具體表現,重點關注市場競爭與監管監督之間的互動。
在臨床情境中理解該框架 🏥
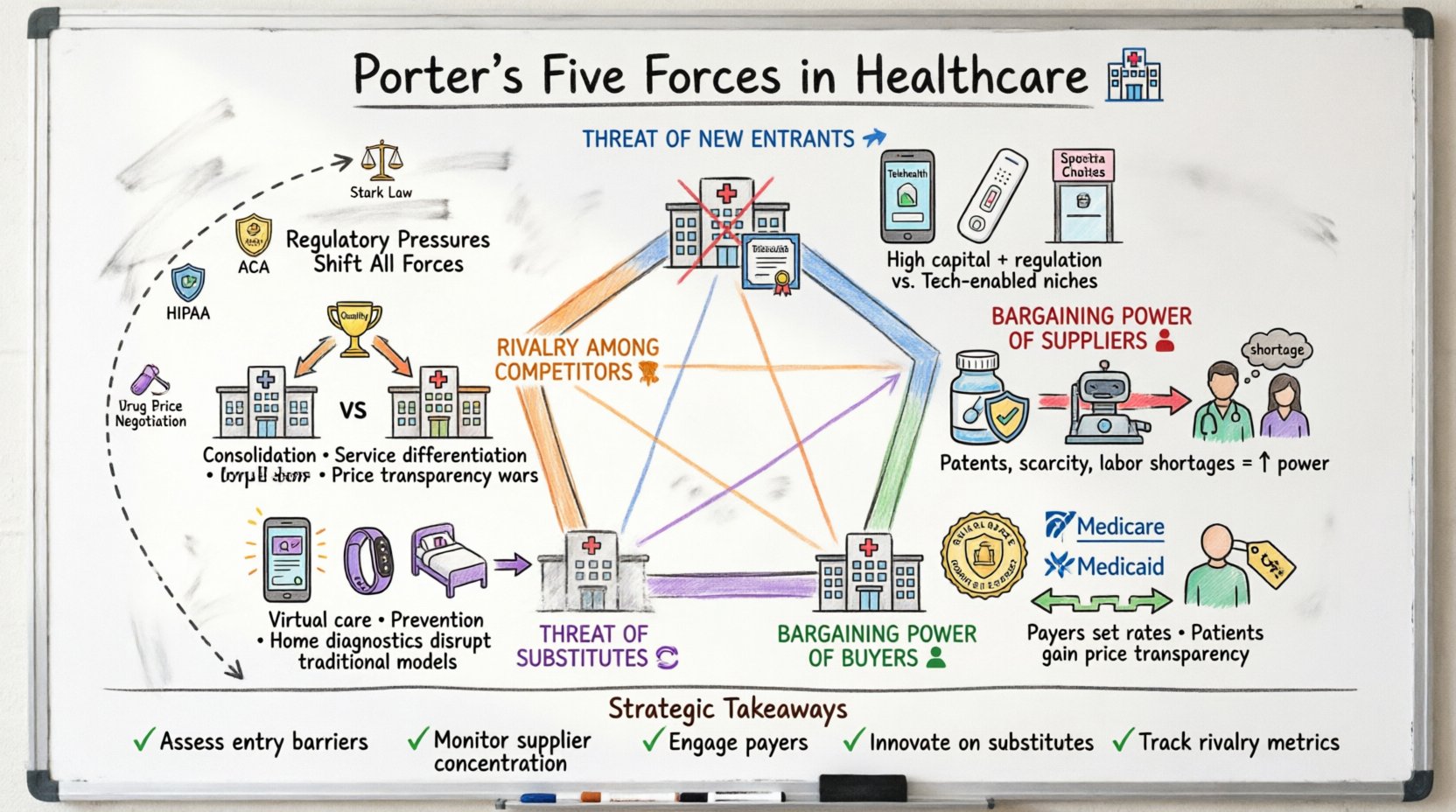
波特五力模型用於評估一個行業的競爭環境。在醫療保健領域,這些力量並非靜態不變;它們會因政策變動、技術進步和人口趨勢而迅速變化。分析這些力量有助於利益相關者——醫院管理人員、製藥企業高管和保險提供商——預見挑戰,並識別可持續增長的機遇。
- 新進入者的威脅:新競爭者進入市場有多容易?
- 供應商的議價能力:關鍵投入品的提供者擁有多少控制權?
- 買方的議價能力:患者與支付方對定價有多大的影響力?
- 替代產品的威脅:是否存在傳統醫療之外的替代方案?
- 現有競爭者之間的競爭:現有參與者之間的競爭有多激烈?
當應用於醫療保健領域時,這些類別需要更深入地考察具體限制因素,例如《平價醫療法案》、FDA法規以及Medicare的報銷率。下文各節將結合具體行業案例,逐一剖析每一股力量。
1. 新進入者的威脅 🚀
醫療保健領域的進入壁壘歷來很高。建立醫院網絡所需的資本投入巨大,而醫療專業人員的執照則涉及嚴格的培訓與認證。然而,數位時代已降低了部分壁壘,為競爭開闢了新的途徑。
傳統壁壘
- 資本密集度:設立實體醫療機構需要數百萬的基礎設施投資。
- 法規合規性:機構必須應對涉及患者隱私(HIPAA)與安全標準的複雜法律法規。
- 報銷代碼:要接入Medicare和Medicaid等支付系統,需要經過繁複的資格認證程序。
- 品牌信譽:當面臨嚴重健康問題時,患者通常更傾向於選擇已建立的機構,而非未知的提供者。
新興破壞性力量
儘管壁壘很高,新進入者仍透過專注於特定服務領域或利用技術,對現有主導者構成挑戰。
- 遠程醫療平台:與實體診所相比,虛擬醫療創業公司可實現極低的運營成本。
- 直接面向消费者的實驗室:提供居家血液檢測的公司可以跳過傳統的診所就診。
- 專科診所:急診與日間手術中心提供特定服務,且成本較低。
- 私人醫療服務:高級私人診所服務於願意自費支付以取得醫療資源的患者。
總體影響是複雜的。雖然建造醫院仍然困難,但進入診斷服務或遠端監測市場正變得越來越可行。這迫使現有業者必須創新,否則可能在特定領域失去市場份額。
2. 供應商的議價能力 💊
醫療保健領域的供應商包括藥品公司、醫療設備製造商以及醫療人力資源。此處的權力動態受到稀缺性、專利保護和人力短缺的強烈影響。
藥品與設備製造商
- 專利保護:專利授予暫時的壟斷權,使藥品製造商能在無立即競爭的情況下設定高價。
- 整合:設備製造商之間的合併減少醫院可選擇的方案數量,從而增加供應商的議價能力。
- 專用技術:獨特的影像設備或手術機器人通常選擇有限,使提供者被鎖定在特定供應鏈中。
人力資本
醫療專業人員的勞動市場是關鍵的供應鏈。此處供應商的權力與專業人才的可得性密切相關。
- 護理人員短缺:對註冊護士的高需求使勞工團體與個人提供者在薪資談判中具有顯著的議價優勢。
- 專科醫師稀缺:在偏遠地區尋找具備執照的專科醫師十分困難,使這些提供者擁有更大的議價能力。
- 資格認證:具備資格的醫師人數有限,可能限制醫療系統擴展服務的能力。
醫療提供者通常透過成立採購團體或醫療系統聯盟,集體協商以取得更佳價格來應對供應商的權力。然而,當特定藥物或技術是挽救生命的必要條件時,協商能力便受到限制。
3. 買方的議價能力 👥
醫療保健領域的買方情況複雜,包括個人患者、保險支付方以及政府機構。其議價能力因服務類型與支付結構而異。
保險支付方
私人保險公司以及如醫療保險(Medicare)和醫療補助(Medicaid)等政府計畫,是醫院與醫師服務的主要買方。
- 網絡協商: 大型保險公司可以威脅將醫院排除在其網絡之外,這將大幅減少病患數量。
- 費率上限: 政府支付方通常根據固定公式設定報銷率,限制了提供者所能獲得的收入。
- 行政負擔: 支付方規定編碼和文件記錄要求,為提供者增加了營運成本。
患者與消費者
高免賠額健康計劃的興起將更多成本負擔轉嫁給患者,提高了他們對價格的敏感度。
- 價格透明度: 要求提供者公佈標準費用的法規,使患者能夠更有效地比較成本。
- 網絡外選擇: 患者有時可以選擇網絡外的提供者,只要他們負擔得起差額,但這通常受到限制。
- 倡議: 患者倡議團體影響政策,推動降低藥品價格並改善保障。
雖然患者很少能直接控制醫院收取的價格,但支付方的集體力量顯著影響醫療機構的財務健康狀況。提供者必須在收入需求與維持網絡合約的壓力之間取得平衡。
4. 替代產品或服務的威脅 🔄
替代品是通過不同機制滿足與主要產品相同需求的服務。在醫療領域,這些替代品通常來自技術發展或消費者行為的轉變。
遠程醫療與遠程照護
虛擬問診可以取代許多非緊急情況下的實體會診。
- 便利性: 患者更傾向於在家輕鬆看醫生,處理輕微不適。
- 成本: 虛擬問診通常比實體診所訪問更便宜,對價格敏感的消費者具有吸引力。
- 慢性病管理: 遠程監測設備可實現持續照護,無需頻繁前往醫院。
預防與生活方式干預
預防疾病可減少治療需求,作為急性照護的替代方案。
- 健康應用程式: 用於飲食與運動的數位工具可降低與肥胖相關疾病的發生率。
- 替代醫學: 如針灸或整脊療法等整合性方法,常被用於疼痛管理。
- 居家健康:居家專業護理可取代短期住院治療。
隨著科技進步,替代性照護與傳統照護之間的界線變得模糊。例如,居家診斷套件正在取代實驗室訪問。這迫使傳統提供者整合這些服務,否則可能在特定領域面臨過時的風險。
5. 現有競爭者之間的競爭 🥊
醫療領域的競爭非常激烈,尤其是在城市市場中,多個醫院系統為爭取相同的病患與保險合約而競爭。
市場整合
- 醫院合併:系統合併以取得規模優勢,並在與保險公司談判時擁有更強的議價能力。
- 收購醫師診所:醫療系統收購獨立診所,以掌控病患轉介的流程。
- 垂直整合:保險公司收購醫療提供者網絡,以掌控整個照護流程。
服務差異化
當價格受到管制或不透明時,競爭便轉向品質與便利性。
- 成果數據:醫院之間競爭手術成功率與患者滿意度指標。
- 技術採用:提供最新的機器人手術或人工智慧診斷服務,能吸引病患。
- 設施:私人病房與禮賓服務可區分高級照護選項。
價格透明法規已開始使競爭更加顯著。提供者現在更清楚自己的成本與鄰近機構的比較,這可能導致自費領域(如選擇性手術)出現價格戰。
法規壓力作為戰略因素 📜
法規不僅是合規要求,更是一項戰略變數,會改變五力模型。理解法律如何影響競爭,對長期規劃至關重要。
| 法規 | 對五力的影響 | 戰略含義 |
|---|---|---|
| HIPAA | 提高進入門檻 | 保護資料,建立信任門檻 |
| ACA(平價醫療法案) | 增加買方實力 | 擴大保險覆蓋範圍,將成本轉嫁至提供者 |
| 史塔克法 | 限制提供者整合 | 限制自我轉介,影響合併 |
| 藥品定價談判 | 降低供應商實力 | 迫使藥廠創新或降低價格 |
| 報銷模式 | 轉向價值導向 | 根據結果付費,而非數量 |
司法部和聯邦貿易委員會等監管機構也密切監控醫療合併。一項在零售業可能獲批准的交易,可能因對競爭減少和患者價格上升的擔憂而在醫療領域被阻止。
對利益相關者的戰略影響 🧭
應用此分析可為生態系統內不同類型的組織帶來可執行的策略。
對於醫院體系
- 擴展門診服務:將服務移出醫院,以降低費用並與急診中心競爭。
- 取得獨家合約:與保險公司談判,成為該地區的首選提供者。
- 投資數據:利用分析技術預測患者需求,並有效管理成本。
對於藥品公司
- 透過成果區別競爭:證明藥物在改善患者健康方面優於競爭對手。
- 直接患者參與:教育患者,以創造對特定治療的需求。
- 適應以價值為基礎的照護:將定價模式與對支付者的價值提供相匹配。
對於數位健康新創公司
- 專注於互操作性: 確保您的工具能與現有的醫院系統兼容。
- 理解保險報銷: 了解哪些服務可以向保險公司收費。
- 與現有機構合作: 與醫院合作,而非立即試圖取代他們。
醫療保健競爭分析的未來 🔮
醫療保健環境正朝向以價值為基礎的照護發展,付款與患者結果掛鉤,而非服務量。這種轉變根本上改變了五力模型。
- 合作勝於競爭: 提供者正日益合作,以管理群體健康風險。
- 技術整合: 人工智慧與機器學習將降低營運成本並提升診斷準確性。
- 以患者為中心: 患者成為更具資訊的消費者,從而增強其影響力。
战略规划必须考慮這些轉變。靜態分析已不夠。必須持續監控法規變動與市場趨勢,才能保持競爭優勢。
戰略規劃的關鍵要點 📝
- 評估進入障礙: 判斷市場是否對新興破壞者開放,或受法規保護。
- 監控供應商集中度: 多元化供應鏈,以減少對單一供應商的依賴。
- 與支付方互動: 與保險網絡建立穩固關係,以確保獲得准入。
- 在替代方案上創新: 開發替代照護模式,以搶佔市場份額。
- 追蹤競爭指標: 密切關注競爭對手的定價、容量與服務內容。
透過系統性地分析這些力量,醫療機構能夠做出明智決策,提升韌性與盈利能力。產業的複雜性要求採取嚴謹的戰略方法,確保每一項行動都符合市場現實與法規要求。












