A indústria da saúde opera sob um conjunto único de dinâmicas que diferem significativamente dos setores tradicionais de varejo ou manufatura. Altos riscos, estruturas regulatórias complexas e uma combinação de pagadores públicos e privados criam um cenário em que a posição estratégica é crítica. Aplicar o modelo das Cinco Forças de Michael Porter fornece um método estruturado para compreender a intensidade competitiva e o potencial de lucratividade dentro deste setor. Este guia explora como cada força se manifesta na saúde, focando na interação entre a concorrência no mercado e a supervisão regulatória.
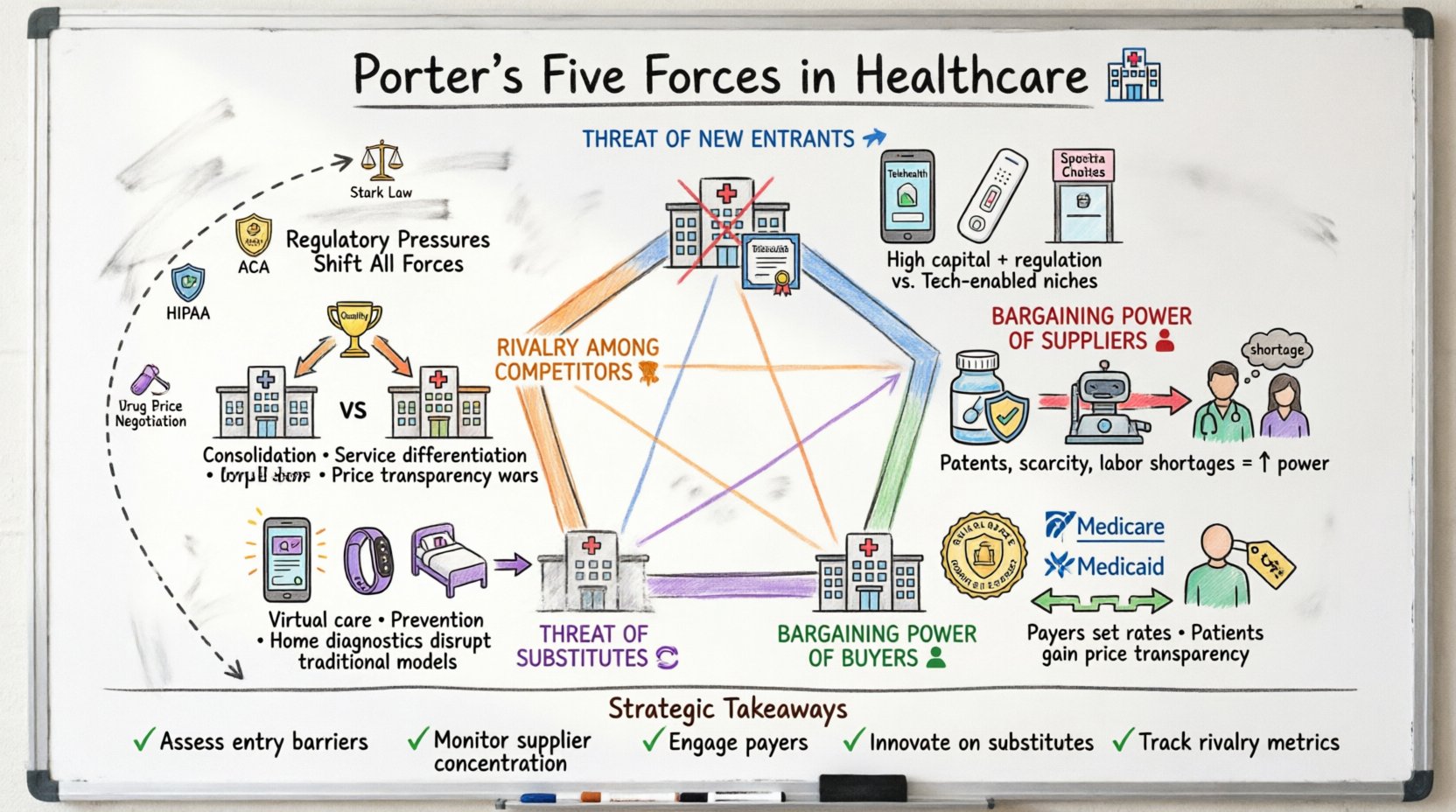
Compreendendo o Modelo em um Contexto Clínico 🏥
O modelo das Cinco Forças de Porter avalia o ambiente competitivo de uma indústria. Na saúde, essas forças não são estáticas; elas mudam rapidamente devido a mudanças de políticas, avanços tecnológicos e tendências demográficas. Analisar essas forças ajuda os stakeholders — administradores de hospitais, executivos farmacêuticos e provedores de seguros — a antecipar desafios e identificar oportunidades para crescimento sustentável.
- Ameaça de Novos Concorrentes: Quão fácil é para novos concorrentes entrarem no mercado?
- Poder de Negociação dos Fornecedores: Quanto controle os fornecedores de insumos essenciais têm?
- Poder de Negociação dos Compradores: Quanto influência os pacientes e os pagadores têm sobre os preços?
- Ameaça de Produtos Substitutos: Existem soluções alternativas para os cuidados tradicionais?
- Rivalidade entre Concorrentes Existentes: Quão intensa é a concorrência entre os atuais participantes?
Quando aplicadas à saúde, essas categorias exigem uma análise mais aprofundada de restrições específicas, como a Lei de Cuidados Acessíveis, as regulamentações da FDA e as taxas de reembolso do Medicare. As seções a seguir analisam cada força com exemplos específicos do setor.
1. Ameaça de Novos Concorrentes 🚀
As barreiras à entrada na saúde são historicamente altas. Os requisitos de capital para construir uma rede hospitalar são substanciais, e a licenciatura para profissionais de saúde envolve treinamento rigoroso e certificação. No entanto, a era digital reduziu algumas dessas barreiras, criando novas vias para a concorrência.
Barreiras Tradicionais
- Intensidade de Capital: Estabelecer uma unidade de atendimento física exige milhões em investimento em infraestrutura.
- Conformidade Regulatória: As entidades precisam lidar com leis complexas sobre privacidade do paciente (HIPAA) e padrões de segurança.
- Códigos de Reembolso: Obter acesso a sistemas de pagamento como o Medicare e o Medicaid exige credenciamento extenso.
- Confiança na Marca: Os pacientes frequentemente preferem instituições estabelecidas a provedores desconhecidos quando enfrentam problemas de saúde graves.
Disruptores Emergentes
Apesar das altas barreiras, novos entrantes estão desafiando os atuais participantes ao focar em serviços especializados ou aproveitando a tecnologia.
- Plataformas de Telemedicina: Startups de cuidados virtuais podem operar com custos mínimos em comparação com clínicas tradicionais.
- Laboratórios Direto ao Consumidor:Empresas que oferecem testes sanguíneos em casa dispensam visitas tradicionais ao consultório.
- Clínicas Especializadas:Centros de atendimento urgente e cirurgia ambulatorial oferecem serviços específicos com custos mais baixos.
- Medicina Concierge:Práticas privadas de alto nível atendem pacientes dispostos a pagar diretamente pelo acesso.
O efeito líquido é uma imagem mista. Embora construir um hospital continue sendo difícil, entrar no mercado de serviços diagnósticos ou monitoramento remoto está se tornando cada vez mais viável. Isso força os players existentes a inovar ou correr o risco de perder participação de mercado em segmentos específicos.
2. Poder de Negociação dos Fornecedores 💊
Fornecedores na saúde incluem empresas farmacêuticas, fabricantes de dispositivos médicos e grupos de mão de obra na área da saúde. As dinâmicas de poder aqui são fortemente influenciadas pela escassez, proteção por patentes e escassez de mão de obra.
Fabricantes Farmacêuticos e de Dispositivos
- Proteção por Patente:Patentes concedem monopólios temporários, permitindo que fabricantes de medicamentos definam preços elevados sem concorrência imediata.
- Consolidação:Fusões entre fabricantes de dispositivos reduzem o número de opções disponíveis para hospitais, aumentando o poder de negociação dos fornecedores.
- Tecnologia Especializada:Equipamentos de imagem únicos ou robôs cirúrgicos frequentemente têm poucas alternativas, prendendo os prestadores em cadeias de suprimento específicas.
Capital Humano
O mercado de trabalho para profissionais da saúde é uma cadeia de suprimento crítica. O poder dos fornecedores aqui está relacionado à disponibilidade de trabalhadores qualificados.
- Escassez de Enfermeiros:A alta demanda por enfermeiros registrados dá às sindicatos de trabalho e aos prestadores individuais grande poder de negociação sobre salários.
- Escassez de Especialistas:Encontrar especialistas com certificação em áreas rurais é difícil, dando a esses prestadores mais poder de negociação.
- Habilitação:Poucos profissionais habilitados podem restringir a capacidade dos sistemas de saúde de expandir serviços.
Os prestadores de saúde frequentemente respondem ao poder dos fornecedores formando grupos de compra ou alianças de sistemas de saúde para negociar melhores taxas coletivamente. No entanto, quando medicamentos ou tecnologias específicas são essenciais para procedimentos salvam vidas, a capacidade de negociação é limitada.
3. Poder de Negociação dos Compradores 👥
Os compradores na saúde são complexos. Eles incluem pacientes individuais, pagadores de seguros e agências governamentais. Seu poder varia conforme o serviço e a estrutura de pagamento.
Pagadores de Seguros
Empresas de seguro privado e programas governamentais como Medicare e Medicaid atuam como os principais compradores de serviços hospitalares e médicos.
- Negociações de Rede:Grandes seguradoras podem ameaçar excluir um hospital de sua rede, o que reduziria drasticamente o volume de pacientes.
- Teto de Taxas:Pagadores governamentais frequentemente estabelecem taxas de reembolso com base em fórmulas fixas, limitando a receita que os prestadores podem obter.
- Carga Administrativa:Os pagadores determinam os requisitos de codificação e documentação, aumentando os custos operacionais para os prestadores.
Pacientes e Consumidores
O aumento dos planos de saúde com dedutíveis elevados transferiu mais carga de custos para os pacientes, aumentando sua sensibilidade aos preços.
- Transparência de Preços:Regulamentações que exigem que os prestadores publiquem taxas padrão permitem que os pacientes compararem custos de forma mais eficaz.
- Opções fora da Rede:Os pacientes podem, às vezes, escolher prestadores fora da rede se puderem arcar com a diferença, embora isso geralmente seja restrito.
- Advocacia:Grupos de defesa do paciente influenciam a política, pressionando por preços mais baixos de medicamentos e cobertura melhor.
Embora os pacientes raramente tenham controle direto sobre os preços cobrados pelos hospitais, o poder agregado dos pagadores determina significativamente a saúde financeira das organizações de saúde. Os prestadores devem equilibrar a necessidade de receita com a pressão para manter contratos de rede.
4. Ameaça de Produtos ou Serviços Substitutos 🔄
Substitutos são serviços que atendem a mesma necessidade do produto principal, mas por meio de um mecanismo diferente. Na saúde, esses substitutos frequentemente vêm da tecnologia ou de mudanças no comportamento do consumidor.
Telemedicina e Cuidados Remotos
Visitas virtuais podem substituir muitas consultas presenciais para condições não urgentes.
- Conveniência:Os pacientes preferem a facilidade de ver um médico em casa para problemas menores.
- Custo:Visitas virtuais são frequentemente mais baratas que consultas em consultórios, atraindo consumidores sensíveis ao preço.
- Gestão de Doenças Crônicas:Dispositivos de monitoramento remoto permitem cuidados contínuos sem necessidade de viagens frequentes ao hospital.
Intervenções Preventivas e de Estilo de Vida
Prevenir doenças reduz a necessidade de tratamento, atuando como substituto para cuidados agudos.
- Aplicativos de Bem-Estar:Ferramentas digitais para dieta e exercícios podem reduzir a ocorrência de condições relacionadas à obesidade.
- Medicina Alternativa:Abordagens integrativas como acupuntura ou quiropraxia são frequentemente procuradas para o manejo da dor.
- Saúde em casa:A enfermagem especializada em casa pode substituir permanências hospitalares de curto prazo.
À medida que a tecnologia melhora, a linha entre cuidados substitutos e tradicionais se torna difusa. Por exemplo, kits de diagnóstico em casa estão substituindo visitas ao laboratório. Isso obriga os prestadores tradicionais a integrar esses serviços ou correr o risco de se tornarem obsoletos em áreas específicas.
5. Rivalidade entre concorrentes existentes 🥊
A concorrência na saúde é intensa, especialmente em mercados urbanos, onde múltiplos sistemas hospitalares disputam os mesmos pacientes e contratos de seguro.
Consolidação de mercado
- Fusões de hospitais:Sistemas se fundem para ganhar escala e poder de negociação contra seguradoras.
- Aquisição de práticas médicas:Sistemas de saúde compram práticas independentes para controlar o fluxo de encaminhamentos de pacientes.
- Integração vertical:Seguradoras adquirindo redes de prestadores para controlar todo o continuum de cuidados.
Diferenciação de serviços
Quando o preço é regulamentado ou opaco, a concorrência muda para qualidade e conveniência.
- Dados de resultados:Hospitais competem com base nas taxas de sucesso de cirurgias e nas notas de satisfação dos pacientes.
- Adoção de tecnologia:Oferecer a mais recente cirurgia robótica ou diagnósticos com inteligência artificial atrai pacientes.
- Comodidades:Quartos privados e serviços de concierge diferenciam opções de cuidados de luxo.
Leis de transparência de preços começaram a tornar a concorrência mais visível. Prestadores agora têm mais consciência de como seus custos se comparam aos dos concorrentes, o que pode levar a guerras de preços em setores de pagamento direto, como procedimentos eletivos.
Pressões regulatórias como fator estratégico 📜
A regulamentação não é apenas uma exigência de conformidade; é uma variável estratégica que altera as Cinco Forças. Compreender como as leis impactam a concorrência é essencial para o planejamento de longo prazo.
| Regulamentação | Impacto na Força | Implicação estratégica |
|---|---|---|
| HIPAA | Aumenta o custo de entrada | Protege dados, cria barreira de confiança |
| ACA (Lei de Cuidados de Saúde Acessíveis) | Aumenta o poder de compra | Amplia a cobertura de seguro, transfere o custo para os prestadores |
| Lei Stark | Limita a consolidação de prestadores | Restringe autoencaminhamentos, afeta fusões |
| Negociação de Preços de Medicamentos | Reduz o poder dos fornecedores | Força a indústria farmacêutica a inovar ou reduzir preços |
| Modelos de Reembolso | Muda o foco para o valor | Paga pelos resultados, não pelo volume |
Órgãos reguladores como o Departamento de Justiça e a Comissão de Comércio Federal também monitoram de perto as fusões no setor de saúde. Um acordo que poderia ser aprovado no varejo pode ser bloqueado na saúde devido a preocupações com a redução da concorrência e preços mais altos para os pacientes.
Implicações Estratégicas para os Stakeholders 🧭
Aplicar essa análise leva a estratégias acionáveis para diferentes tipos de organizações dentro do ecossistema.
Para Sistemas Hospitalares
- Expandir Serviços Ambulatoriais:Mover serviços para fora do hospital para reduzir custos e competir com clínicas de urgência e emergência.
- Garantir Contratos Exclusivos:Negociar com seguradoras para se tornar o prestador preferencial em uma região.
- Investir em Dados:Usar análises para prever as necessidades dos pacientes e gerenciar custos de forma eficaz.
Para Empresas Farmacêuticas
- Diferenciar por Resultados:Provar que os medicamentos melhoram a saúde dos pacientes mais do que os concorrentes.
- Engajamento Direto com o Paciente:Educando pacientes para gerar demanda por tratamentos específicos.
- Adaptar-se à Assistência Baseada em Valor:Alinhar os modelos de precificação com o valor entregue aos pagadores.
Para Startups de Saúde Digital
- Focar na Interoperabilidade: Certifique-se de que suas ferramentas funcionem com os sistemas hospitalares existentes.
- Navegue pela Reembolsabilidade: Compreenda quais serviços podem ser cobrados junto às seguradoras.
- Parceria com os Atuais Detentores: Colabore com hospitais em vez de tentar substituí-los imediatamente.
O Futuro da Análise Competitiva na Saúde 🔮
O cenário da saúde está evoluindo em direção à atenção baseada em valor, em que o pagamento está vinculado aos resultados dos pacientes, e não à quantidade de serviços prestados. Essa mudança altera fundamentalmente as Cinco Forças.
- Colaboração em vez de Competição: Provedores estão cada vez mais se associando para gerenciar riscos à saúde da população.
- Integração de Tecnologia: Inteligência artificial e aprendizado de máquina reduzirão custos e melhorarão a precisão diagnóstica.
- Centrismo no Paciente: O paciente torna-se um consumidor mais informado, aumentando seu poder.
A planejamento estratégico deve levar em conta essas mudanças. A análise estática é insuficiente. É necessário um monitoramento contínuo das mudanças regulatórias e das tendências do mercado para manter uma vantagem competitiva.
Principais Lições para o Planejamento Estratégico 📝
- Avalie Barreiras de Entrada: Determine se o mercado está aberto a novos disruptores ou protegido por regulamentações.
- Monitore a Concentração de Fornecedores: Diversifique as cadeias de suprimentos para reduzir a dependência de fornecedores únicos.
- Engaje-se com os Pagadores: Construa relacionamentos sólidos com redes de seguradoras para garantir acesso.
- Inove sobre Substitutos: Desenvolva modelos alternativos de cuidado para capturar participação de mercado.
- Monitore Métricas de Rivalidade: Mantenha o olho no preço dos concorrentes, capacidade e ofertas de serviços.
Ao analisar sistematicamente essas forças, as organizações de saúde podem tomar decisões informadas que aumentam a resiliência e a lucratividade. A complexidade da indústria exige uma abordagem rigorosa à estratégia, garantindo que cada movimento esteja alinhado com as realidades do mercado e os requisitos regulatórios.












