स्वास्थ्य सेवा उद्योग एक विशिष्ट सेट गतिशीलता के तहत काम करता है जो पारंपरिक खुदरा या निर्माण क्षेत्रों से बहुत अलग है। उच्च जोखिम, जटिल नियामक ढांचे और सार्वजनिक और निजी भुगतानकर्ताओं का मिश्रण एक ऐसा माहौल बनाता है जहां रणनीतिक स्थिति निर्णायक है। माइकल पोर्टर के पांच बल ढांचे को लागू करने से इस क्षेत्र में प्रतिस्पर्धा की तीव्रता और लाभकारिता के संभावित अवसरों को समझने के लिए एक संरचित तरीका मिलता है। यह मार्गदर्शिका प्रत्येक बल के स्वास्थ्य सेवा में प्रकट होने के तरीके का अध्ययन करती है, बाजार प्रतिस्पर्धा और नियामक निगरानी के बीच बातचीत पर ध्यान केंद्रित करती है।
क्लिनिकल संदर्भ में ढांचे को समझना 🏥
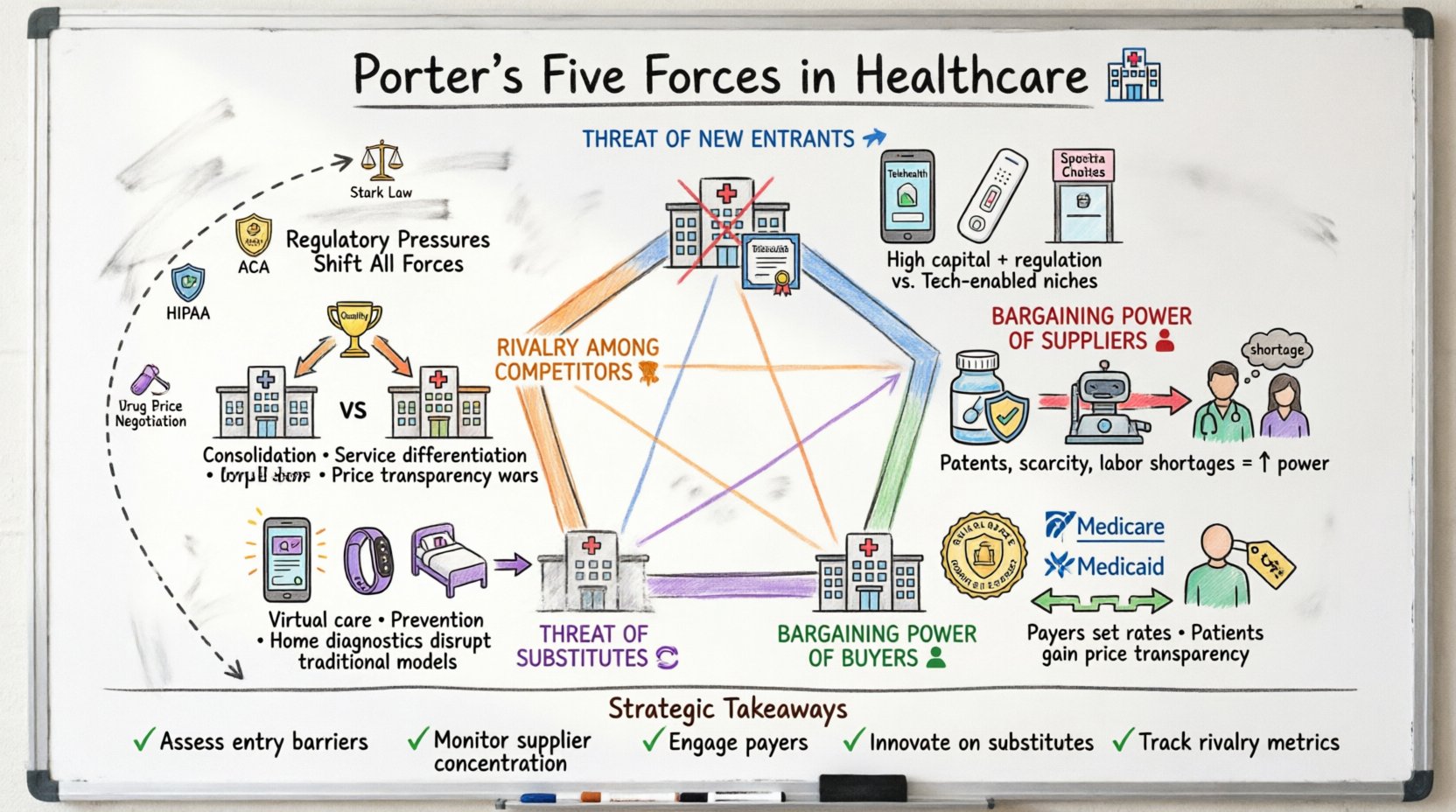
पोर्टर के पांच बल मॉडल उद्योग के प्रतिस्पर्धी वातावरण का मूल्यांकन करता है। स्वास्थ्य सेवा में, इन बलों की स्थिति स्थिर नहीं है; नीति परिवर्तन, तकनीकी प्रगति और जनसांख्यिकीय प्रवृत्तियों के कारण ये तेजी से बदलती हैं। इन बलों का विश्लेषण स्थापनाकर्ताओं—अस्पताल प्रबंधकों, औषधि निदेशकों और बीमा प्रदाताओं—को चुनौतियों की भविष्यवाणी करने और स्थायी विकास के अवसरों को पहचानने में मदद करता है।
- नए प्रवेशकर्ताओं की धमकी: नए प्रतिस्पर्धियों के बाजार में प्रवेश करना कितना आसान है?
- आपूर्तिकर्ताओं की बातचीत क्षमता: महत्वपूर्ण आवश्यकताओं के प्रदाता कितना नियंत्रण रखते हैं?
- खरीदारों की बातचीत क्षमता: रोगियों और भुगतानकर्ताओं को मूल्य निर्धारण पर कितना प्रभाव है?
- प्रतिस्थापन उत्पादों की धमकी: क्या पारंपरिक देखभाल के लिए विकल्प हैं?
- मौजूदा प्रतिस्पर्धियों के बीच प्रतिस्पर्धा: वर्तमान खिलाड़ियों के बीच प्रतिस्पर्धा कितनी तीव्र है?
जब स्वास्थ्य सेवा पर लागू किया जाता है, तो इन श्रेणियों को विशिष्ट सीमाओं जैसे एफरडेबल केयर एक्ट, FDA नियमों और मेडिकेयर प्रतिभूति दरों के बारे में गहराई से देखने की आवश्यकता होती है। निम्नलिखित खंड प्रत्येक बल को विशिष्ट उद्योग उदाहरणों के साथ समझाते हैं।
1. नए प्रवेशकर्ताओं की धमकी 🚀
स्वास्थ्य सेवा में प्रवेश की बाधाएं ऐतिहासिक रूप से उच्च हैं। अस्पताल नेटवर्क बनाने के लिए पूंजी की आवश्यकता बहुत अधिक है, और चिकित्सा विशेषज्ञों के लिए लाइसेंसिंग में कठिन प्रशिक्षण और प्रमाणन शामिल है। हालांकि, डिजिटल युग ने कुछ इन बाधाओं को कम कर दिया है, जिससे प्रतिस्पर्धा के लिए नए मार्ग बने हैं।
पारंपरिक बाधाएं
- पूंजी तीव्रता: एक भौतिक देखभाल सुविधा स्थापित करने के लिए बुनियादी ढांचे में लाखों रुपये की निवेश की आवश्यकता होती है।
- नियामक अनुपालन: संस्थाओं को रोगी गोपनीयता (HIPAA) और सुरक्षा मानकों के संबंध में जटिल कानूनों के बीच रास्ता बनाना होता है।
- प्रतिभूति कोड: मेडिकेयर और मेडिकेड की तरह भुगतान प्रणालियों तक पहुंच प्राप्त करने के लिए व्यापक प्रमाणीकरण की आवश्यकता होती है।
- ब्रांड विश्वास: गंभीर स्वास्थ्य समस्याओं के सामने रोगी अक्सर अज्ञात प्रदाताओं के बजाय स्थापित संस्थानों को प्राथमिकता देते हैं।
उभरते विकल्प
उच्च बाधाओं के बावजूद, नए प्रवेशकर्ता निश्चित सेवाओं पर ध्यान केंद्रित करने या तकनीक का उपयोग करके वर्तमान प्रतिस्पर्धियों को चुनौती दे रहे हैं।
- टेलीहेल्थ प्लेटफॉर्म: वर्चुअल देखभाल स्टार्टअप ईंट-और-मोर्टर क्लिनिक्स की तुलना में न्यूनतम लागत के साथ संचालन कर सकते हैं।
- डायरेक्ट-टू-कंस्यूमर प्रयोगशालाएं:घर पर रक्त परीक्षण प्रदान करने वाली कंपनियां पारंपरिक क्लिनिक के दौरे को छोड़ देती हैं।
- विशेषज्ञ क्लिनिक:त्वरित देखभाल और आउटपेशेंट सर्जरी केंद्र निम्न लागत वाली विशिष्ट सेवाएं प्रदान करते हैं।
- कॉन्सिएज मेडिसिन:उच्च श्रेणी के निजी प्रैक्टिस उन मरीजों की सेवा करती हैं जो पहुंच के लिए बाहरी भुगतान करने को तैयार हैं।
निष्कर्ष एक मिश्रित चित्र है। जबकि अस्पताल बनाना अभी भी कठिन है, निदान सेवाओं या दूरस्थ निगरानी के बाजार में प्रवेश करना बढ़ते रूप से व्यवहार्य हो रहा है। इससे मौजूदा खिलाड़ियों को नवाचार करने के लिए मजबूर किया जाता है या विशिष्ट खंडों में बाजार हिस्सेदारी खोने का खतरा होता है।
2. आपूर्तिकर्ताओं की बाजार ताकत 💊
स्वास्थ्य सेवा में आपूर्तिकर्ताओं में फार्मास्यूटिकल कंपनियां, मेडिकल उपकरण निर्माता और स्वास्थ्य सेवा श्रम बाजार शामिल हैं। यहां ताकत के डायनामिक्स को दुर्लभता, पेटेंट सुरक्षा और श्रम की कमी बहुत प्रभावित करती है।
फार्मास्यूटिकल और उपकरण निर्माता
- पेटेंट सुरक्षा:पेटेंट से अस्थायी एकाधिकार मिलता है, जिससे दवा निर्माता तत्काल प्रतिस्पर्धा के बिना उच्च मूल्य तय कर सकते हैं।
- संगठन:उपकरण निर्माताओं के बीच विलय अस्पतालों के लिए उपलब्ध विकल्पों की संख्या को कम करते हैं, जिससे आपूर्तिकर्ता की ताकत बढ़ती है।
- विशेषज्ञ प्रौद्योगिकी:विशिष्ट इमेजिंग उपकरण या सर्जिकल रोबोट के कम विकल्प होते हैं, जिससे प्रदाता विशिष्ट आपूर्ति श्रृंखला में फंस जाते हैं।
मानव पूंजी
स्वास्थ्य सेवा पेशेवरों के लिए श्रम बाजार एक महत्वपूर्ण आपूर्ति श्रृंखला है। यहां आपूर्तिकर्ताओं की ताकत कुशल कर्मचारियों की उपलब्धता से संबंधित है।
- नर्सों की कमी:पंजीकृत नर्सों की उच्च मांग श्रम संघों और व्यक्तिगत प्रदाताओं को वेतन निर्माण में महत्वपूर्ण ताकत देती है।
- विशेषज्ञों की कमी:ग्रामीण क्षेत्रों में बोर्ड-प्रमाणित विशेषज्ञों को ढूंढना कठिन है, जिससे उन प्रदाताओं को अधिक बाजार ताकत मिलती है।
- प्रमाणीकरण:प्रमाणित डॉक्टरों के सीमित स्रोत स्वास्थ्य प्रणालियों की सेवाओं के विस्तार की क्षमता को सीमित कर सकते हैं।
स्वास्थ्य सेवा प्रदाता आपूर्तिकर्ता की ताकत के प्रति प्रतिक्रिया के रूप में खरीदारी समूह या स्वास्थ्य प्रणाली संगठन बनाकर सामूहिक रूप से बेहतर दरों के लिए बातचीत करते हैं। हालांकि, जब किसी विशिष्ट दवा या प्रौद्योगिकी को जान बचाने वाली प्रक्रियाओं के लिए आवश्यकता होती है, तो बातचीत करने की क्षमता सीमित हो जाती है।
3. खरीदारों की बाजार ताकत 👥
स्वास्थ्य सेवा में खरीदार जटिल होते हैं। इनमें व्यक्तिगत मरीज, बीमा भुगतानकर्ता और सरकारी एजेंसियां शामिल हैं। उनकी ताकत सेवा और भुगतानकर्ता संरचना के आधार पर बदलती है।
बीमा भुगतानकर्ता
निजी बीमा कंपनियां और सरकारी कार्यक्रम जैसे मेडिकेयर और मेडिकेड अस्पताल और डॉक्टर सेवाओं के मुख्य खरीदार के रूप में कार्य करते हैं।
- नेटवर्क बातचीत: बड़े बीमा कंपनियां अस्पताल को अपने नेटवर्क से बाहर करने की धमकी दे सकती हैं, जिससे मरीजों की संख्या बहुत कम हो जाएगी।
- दर सीमा: सरकारी भुगतानकर्ता अक्सर निश्चित सूत्रों के आधार पर प्रतिपूर्ति दरें तय करते हैं, जिससे प्रदाताओं द्वारा कमाई जा सकने वाली आय को सीमित किया जाता है।
- प्रशासनिक भार: भुगतानकर्ता कोडिंग और दस्तावेजीकरण की आवश्यकताओं को निर्धारित करते हैं, जिससे प्रदाताओं को संचालन लागत बढ़ जाती है।
रोगी और उपभोक्ता
उच्च डीडक्टिबल स्वास्थ्य योजनाओं के बढ़ते उदय ने अधिक लागत का बोझ रोगियों पर डाल दिया है, जिससे उनकी कीमत संवेदनशीलता बढ़ गई है।
- मूल्य पारदर्शिता: नियम जो प्रदाताओं को मानक शुल्क प्रकाशित करने के लिए मजबूर करते हैं, रोगियों को लागत की तुलना करने में अधिक प्रभावी बनाते हैं।
- नेटवर्क के बाहर विकल्प: रोगी कभी-कभी नेटवर्क के बाहर के प्रदाताओं का चयन कर सकते हैं, यदि वे अंतर के भुगतान की क्षमता रखते हैं, हालांकि इस पर अक्सर प्रतिबंध होता है।
- संघर्ष: रोगी संरक्षण समूह नीति को प्रभावित करते हैं, कम दवा की कीमतों और बेहतर कवरेज के लिए दबाव डालते हैं।
जबकि रोगियों को अस्पतालों द्वारा लगाई गई कीमतों पर सीधे नियंत्रण नहीं होता है, भुगतानकर्ताओं की संयुक्त शक्ति स्वास्थ्य संगठनों के वित्तीय स्वास्थ्य को महत्वपूर्ण रूप से निर्धारित करती है। प्रदाताओं को राजस्व की आवश्यकता और नेटवर्क के संपर्क बनाए रखने के दबाव के बीच संतुलन बनाना होता है।
4. प्रतिस्थापन उत्पाद या सेवाओं का खतरा 🔄
प्रतिस्थापन वे सेवाएं हैं जो मुख्य उत्पाद की तरह ही आवश्यकता पूरी करती हैं, लेकिन अलग तरीके से। स्वास्थ्य सेवा में, इन प्रतिस्थापनों के अक्सर तकनीक या उपभोक्ता व्यवहार में बदलाव से आता है।
टेलीमेडिसिन और दूरस्थ देखभाल
वर्चुअल मुलाकातें गंभीर न होने वाली स्थितियों के लिए बहुत सी व्यक्तिगत सलाहकार सत्रों को बदल सकती हैं।
- आसानी: रोगी हल्की बीमारियों के लिए घर से डॉक्टर से मिलने की आसानी को प्राथमिकता देते हैं।
- लागत: वर्चुअल मुलाकातें अक्सर ऑफिस विजिट से सस्ती होती हैं, जो मूल्य-संवेदनशील उपभोक्ताओं के लिए आकर्षक होती हैं।
- क्रॉनिक बीमारी प्रबंधन: दूरस्थ निगरानी उपकरणों के कारण बार-बार अस्पताल जाने के बिना निरंतर देखभाल की जा सकती है।
रोकथाम और जीवनशैली हस्तक्षेप
बीमारी को रोकने से उपचार की आवश्यकता कम हो जाती है, जो तीव्र देखभाल के लिए एक प्रतिस्थापन के रूप में कार्य करता है।
- वेलनेस ऐप्स: आहार और व्यायाम के लिए डिजिटल उपकरण वजन बढ़ने से जुड़ी स्थितियों के घटना को कम कर सकते हैं।
- वैकल्पिक चिकित्सा: दर्द प्रबंधन के लिए एकीकृत दृष्टिकोण जैसे अक्यूपंक्चर या कैरोप्रैक्टिक देखभाल को अक्सर खोजा जाता है।
- घर का स्वास्थ्य: घर पर कुशल नर्सिंग अल्पकालिक अस्पताल भर्ती के स्थान पर ले सकती है।
जैसे-जैसे तकनीक में सुधार होता है, प्रतिस्थापन और पारंपरिक देखभाल के बीच की सीमा धुंधली हो जाती है। उदाहरण के लिए, घर पर निदान किट्स प्रयोगशाला आगमन के स्थान पर ले जा रही हैं। इससे पारंपरिक प्रदाताओं को इन सेवाओं को एकीकृत करने के लिए मजबूर किया जाता है या विशिष्ट क्षेत्रों में अप्रासंगिक होने का खतरा होता है।
5. मौजूदा प्रतिस्पर्धियों के बीच प्रतिस्पर्धा 🥊
स्वास्थ्य सेवा में प्रतिस्पर्धा तीव्र है, विशेष रूप से शहरी बाजारों में जहां कई अस्पताल प्रणालियां एक ही मरीजों और बीमा समझौतों के लिए प्रतिस्पर्धा करती हैं।
बाजार संगठन
- अस्पताल विलय: प्रणालियां विलय करती हैं ताकि बीमा प्रदाताओं के खिलाफ आकार और बातचीत की शक्ति प्राप्त की जा सके।
- चिकित्सक प्रैक्टिस का अधिग्रहण: स्वास्थ्य प्रणालियां स्वतंत्र प्रैक्टिस खरीदती हैं ताकि मरीजों के रेफरल के प्रवाह को नियंत्रित किया जा सके।
- ऊर्ध्वाधर एकीकरण: बीमा प्रदाता प्रदाता नेटवर्क खरीदते हैं ताकि पूरी देखभाल चक्र को नियंत्रित किया जा सके।
सेवा विभेदीकरण
जब मूल्य को नियमित किया जाता है या अस्पष्ट होता है, तो प्रतिस्पर्धा गुणवत्ता और सुविधा की ओर बदल जाती है।
- परिणाम डेटा: अस्पताल सर्जरी की सफलता दरों और मरीज संतुष्टि अंकों पर प्रतिस्पर्धा करते हैं।
- तकनीक अपनाना: नवीनतम रोबोटिक सर्जरी या AI निदान प्रदान करना मरीजों को आकर्षित करता है।
- सुविधाएं: निजी कमरे और कॉन्सीज एजेंसी सेवाएं लक्जरी देखभाल विकल्पों को अलग करती हैं।
मूल्य पारदर्शिता कानूनों के शुरू होने से प्रतिस्पर्धा अधिक स्पष्ट हो गई है। प्रदाता अब अपने लागत के पड़ोसियों के मुकाबले कैसे हैं, इसके बारे में अधिक जागरूक हैं, जिससे चयनात्मक प्रक्रियाओं जैसे स्वयं भुगतान वाले क्षेत्रों में मूल्य युद्ध की संभावना होती है।
नियामक दबाव एक रणनीतिक कारक के रूप में 📜
नियमन केवल अनुपालन की आवश्यकता नहीं है; यह पांच बलों को बदलने वाला एक रणनीतिक चर है। लंबे समय तक योजना बनाने के लिए यह समझना आवश्यक है कि कानून प्रतिस्पर्धा को कैसे प्रभावित करते हैं।
| नियमन | बल पर प्रभाव | रणनीतिक प्रभाव |
|---|---|---|
| HIPAA | प्रवेश की लागत बढ़ाता है | डेटा की रक्षा करता है, विश्वास की बाधा बनाता है |
| एसीए (सस्ता देखभाल अधिनियम) | खरीदार की शक्ति बढ़ाता है | बीमा कवरेज बढ़ाता है, लागत प्रदाताओं पर स्थानांतरित करता है |
| स्टार्क कानून | प्रदाता संगठन को सीमित करता है | खुद को संकेत देने को सीमित करता है, गठबंधनों को प्रभावित करता है |
| दवा की कीमत निर्धारण की बातचीत | आपूर्तिकर्ता की शक्ति कम करता है | फार्मा को नवाचार करने या कीमतें कम करने के लिए मजबूर करता है |
| प्रतिपूर्ति मॉडल | मूल्य पर ध्यान केंद्रित करता है | परिणामों के लिए भुगतान करता है, आयतन के लिए नहीं |
न्याय विभाग और संयुक्त राज्य व्यापार आयोग जैसे नियामक निकाय भी स्वास्थ्य देखभाल के गठबंधनों को निकटता से निगरानी करते हैं। खुदरा में अनुमोदित हो सकने वाला लेनदेन स्वास्थ्य देखभाल में रोक लगा दिया जा सकता है, क्योंकि प्रतिस्पर्धा कम होने और रोगियों के लिए उच्च कीमतों के डर के कारण।
हितधारकों के लिए रणनीतिक प्रभाव 🧭
इस विश्लेषण को लागू करने से प्रणाली के विभिन्न प्रकार के संगठनों के लिए कार्यान्वयन योग्य रणनीतियाँ बनती हैं।
अस्पताल प्रणालियों के लिए
- आउटपेशेंट सेवाओं का विस्तार करें:लागत कम करने और त्वरित देखभाल के साथ प्रतिस्पर्धा करने के लिए सेवाओं को अस्पताल से बाहर ले जाएँ।
- एक्सक्लूसिव अनुबंध सुनिश्चित करें:बीमा प्रदाताओं के साथ बातचीत करें ताकि क्षेत्र में प्राथमिक प्रदाता बनें।
- डेटा में निवेश करें:रोगियों की आवश्यकताओं का अनुमान लगाने और लागत को प्रभावी ढंग से प्रबंधित करने के लिए विश्लेषण का उपयोग करें।
फार्मास्यूटिकल कंपनियों के लिए
- परिणामों के माध्यम से अलगाव बनाएँ:साबित करें कि दवाएँ प्रतिस्पर्धियों की तुलना में रोगियों के स्वास्थ्य को बेहतर बनाती हैं।
- रोगियों के सीधे संपर्क में रहें:विशिष्ट उपचारों के लिए मांग पैदा करने के लिए रोगियों को शिक्षित करें।
- मूल्य-आधारित देखभाल के अनुकूल हों:भुगतानकर्ताओं को दिए गए मूल्य के साथ मूल्य निर्धारण मॉडल को समायोजित करें।
डिजिटल हेल्थ स्टार्टअप्स के लिए
- अंतरोपयोगिता पर ध्यान केंद्रित करें: सुनिश्चित करें कि आपके उपकरण मौजूदा अस्पताल प्रणालियों के साथ काम करें।
- भुगतान का मार्गदर्शन करें:समझें कि कौन सी सेवाओं को बीमा कंपनियों से बिल किया जा सकता है।
- अधिकारियों के साथ साझेदारी करें:तुरंत उनके स्थान पर लेने की कोशिश करने के बजाय अस्पतालों के साथ सहयोग करें।
स्वास्थ्य सेवा में प्रतिस्पर्धी विश्लेषण का भविष्य 🔮
स्वास्थ्य सेवा का दृश्य मूल्य-आधारित देखभाल की ओर बदल रहा है, जहां भुगतान मरीज के परिणामों से जुड़ा होता है, सेवाओं की मात्रा के बजाय। इस परिवर्तन से पांच बलों के मूल रूप से परिवर्तन होता है।
- प्रतिस्पर्धा के बजाय सहयोग:आपूर्तिकर्ता बढ़ते जनसंख्या स्वास्थ्य जोखिमों को प्रबंधित करने के लिए बढ़ते रूप से साझेदारी कर रहे हैं।
- तकनीकी एकीकरण:कृत्रिम बुद्धिमत्ता और मशीन लर्निंग लागत को कम करेगी और निदान की सटीकता में सुधार करेगी।
- रोगी-केंद्रितता: मरीज एक अधिक सूचित उपभोक्ता बन जाता है, जिससे उनकी शक्ति बढ़ती है।
रणनीतिक योजना को इन परिवर्तनों को ध्यान में रखना चाहिए। स्थिर विश्लेषण पर्याप्त नहीं है। प्रतिस्पर्धी लाभ बनाए रखने के लिए नियमावली में परिवर्तनों और बाजार प्रवृत्तियों का निरंतर निरीक्षण करना आवश्यक है।
रणनीतिक योजना के लिए मुख्य बिंदु 📝
- प्रवेश बाधाओं का आकलन करें: तय करें कि क्या बाजार नए विनाशकारी तत्वों के लिए खुला है या नियमों द्वारा सुरक्षित है।
- आपूर्तिकर्ता केंद्रीकरण का निरीक्षण करें:एकल आपूर्तिकर्ताओं पर निर्भरता को कम करने के लिए आपूर्ति श्रृंखला को विविध बनाएं।
- भुगतानकर्ताओं से जुड़ें:पहुंच सुनिश्चित करने के लिए बीमा नेटवर्कों के साथ मजबूत संबंध बनाएं।
- विकल्पों पर नवाचार करें:बाजार हिस्सेदारी प्राप्त करने के लिए वैकल्पिक देखभाल मॉडल विकसित करें।
- प्रतिस्पर्धा मापदंडों का अनुसरण करें:प्रतिद्वंद्वी मूल्य, क्षमता और सेवा प्रस्तावों पर नजर रखें।
इन बलों के व्यवस्थित रूप से विश्लेषण करके, स्वास्थ्य सेवा संगठन ऐसे निर्णय ले सकते हैं जो लचीलापन और लाभप्रदता में सुधार करें। उद्योग की जटिलता के कारण रणनीति के लिए एक कठोर दृष्टिकोण की आवश्यकता होती है, जिससे सुनिश्चित हो कि हर गतिविधि बाजार की वास्तविकताओं और नियामक आवश्यकताओं के अनुरूप हो।












